Этиология и патологическая анатомия
Стеноз устья аорты - это препятствие изгнанию крови из левого желудочка через аортальный клапан во время систолы.
Эпидемиология. Сведения о распространенности стеноза аорты довольно противоречивы. Его частота среди всех приобретенных пороков сердца варьирует от 5 до 20%, 80% случаев приходятся на мужчин.
зависимости от этиологии выделяют:
1) врожденный стеноз устья аорты
2) ревматический стеноз устья аорты
3) кальциноз створок аортального клапана неизвестной этиологии (так называемая кальцинозна болезнь аортального клапана).
Патологическая анатомия . Хотя стеноз устья аорты имеющийся у больного от рождения, он обычно не вызывает существенного сужения аорты в детстве и увеличивается с возрастом вследствие прогрессивного фиброза и кальциноза створок, связанных с постоянной травматизацией их кровотоком. При этом часто наблюдается врожденный дефект - двустворчатый или одностворчатый аортальный клапан, кальцификация створок которого, приводит стеноз устья аорты, часто сопровождается вторичной аортальной недостаточностью. Кроме клапанного, врожденный аортальный стеноз может быть под-и надклапанный, мембраны нозним, а также в виде фиброзной диафрагмы. Он может быть обусловлено также резким сужением выносного канала левого желудочка вследствие выраженной гипертрофии миокарда, преимущественно в базальной части межжелудочковой перегородки, что характерно для обструктивной формы гипертрофической кардиомиопатии.
Ревматический эндокардит приводит к спаек створок аортального клапана в области комиссурами, вследствие чего, как и у больных с врожденной недостатком, они испытывают постоянной травматизации кровотоком с последующим развитием фиброза и кальциноза, постепенно сужает аорты. При этом створки укорачиваются, что часто приводит к появлению довольно выраженной регургитации крови на клапане. Большинство больных с аортальным стенозом ревматической этиологии также подвержены сопутствующего поражения митрального клапана. Как следствие, до времени, когда развиваются серьезные нарушения гемодинамики, аортальный клапан настолько фиброзований и звапнений, что установить этиологию порока (врожденная или ревматическая) иногда невозможно.
В некоторых лиц старше 70 лет развивается фибротизация створок аортального клапана с отложением на них кальция как проявление процесса старения, что может вызывать систолический шум, но не существенное сужение аорты. Однако в ряде случаев с возрастом возникает выраженное неспецифическое дегенеративное поражение аортального клапана с массивным отложением кальция на створках, что приводит к его прогрессивного стенозирования. Для определения такого поражения пользуются терминами "кальцинозна болезнь аортального клапана", "стеноз Менкенберга" или "сенильный стеноз устья аорты". Следует заметить, что атеросклероз не может вызывать аортального стеноза, и термин "атеросклеротический стеноз устья аорты" является некорректным. В отличие от аналогичной недостатки ревматической этиологии у больных со стенозом Менкенберга сращения в области комиссурами не образуются, и вторичная регургитация крови через клапан существенно не выражена.
Во время патологоанатомического исследования сердца больных со стенозом устья аорты проявляют также значительную гипертрофию левого желудочка при выраженном стенозе и постстенотичне расширение восходящей аорты. В запущенных стадиях болезни при наличии сердечной недостаточности левый желудочек дилатуеться, что приводит растяжение кольца митрального клапана и его относительную недостаточность (так называемую митрализация аортальной порока).
Механизмы нарушений гемодинамики
Первичное нарушение гемодинамики обусловлено сужением аорты (в норме его площадь - 2-3 см 2 ), что создает препятствие для изгнания крови. Для преодоления препятствия и обеспечения адекватного ударного объема сердца левый желудочек должен развивать выше систолическое давление, вследствие чего образуется систолическое градиент давления между желудочком и восходящей аортой. При выраженном стенозе этот градиент превышает 50 мм рт. ст., а площадь отверстия клапана уменьшается до 0,8 см 2 при неизмененном сердечном выбросе.
Хроническое перегрузки сопротивлением обусловливает повышение систолического напряжения стенки левого желудочка. Для его нормализации развивается концентрическая (без увеличения полости) гипертрофия миокарда. Она является важнейшим механизмом стойкой компенсации нарушений гемодинамики и приводит к нормализации напряжения стенки и поддержание нормальных ударного объема и фракции выброса левого желудочка. Видимо адаптационное значение имеет и удлинение систолы желудочка.
С нарастанием гипертрофии миокарда и увеличением интерстициального фиброза величина полости левого желудочка уменьшается. Это обусловлено снижением диастолической податливости желудочка, для более-менее адекватного наполнения которого требуется высокий конечно-диастолическое давление. Важную компенсаторную роль играет усиление систолы левого предсердия. Развитие диастолической дисфункции левого желудочка предшествует систолической и обусловливает повышение среднего давления в левом предсердии и венозную легочную гипертензию.
Полная компенсация может сохраняться длительное время - 20-30 лет и даже больше. При этом, однако, МОС, не изменен в состоянии покоя, не способен н?? Должное степени увеличиваться при физической нагрузке. В случае длительной перегрузки левого желудочка сопротивлением компенсаторные возможности гипертрофии миокарда, как несбалансированной формы роста, рано или поздно исчерпываются, и в нем нарастают дистрофические изменения. Это приводит к снижению сократительной активности миокарда и уменьшение фракции выброса левого желудочка, а также ударного объема сердца, т.е. к декомпенсации порока. Систолическая дисфункция левого желудочка сопровождается дилатацией его полости, увеличением напряжения стенки, дальнейшим повышением конечного во-диастолического давления и давления на путях притока - в левом предсердии, легочных венах, капиллярах и легочной артерии. Легочная гипертензия приводит к быстрому развитию правожелудочковой недостаточности.
Декомпенсации недостатки способствует возникновению хронической коронарной недостаточности при морфологически неизмененных коронарных сосудах. Ишемия миокарда обусловлена несоответствием между повышенной потребностью гипертрофированного миокарда в кислороде и пониженным снабжением его из-за увеличения расстояния для диффузии кислорода, повышенного конечно-диастолического давления в левом желудочке и уменьшение перфузионного давления в венечных артериях, в том числе вследствие распространения кальциноза на устье этих сосудов. У больных среднего и пожилого возраста венечный кровоток ухудшается в связи с присоединением атеросклероза. Следует заметить, что снижение ударного объема сердца сопровождается уменьшением систолического градиента давления на аортальном клапане, величина которого, таким образом, перестает отображать выраженность стеноза. Для ее объективной оценки в этой стадии эволюции недостатки следует определять площадь отверстия аортального клапана.
Клиническая картина
Даже выраженный стеноз устья аорты в течение многих лет имеет бессимптомное течение. У многих больных жалобы появляются после 40 и даже 60 лет.
Начало заболевания постепенное. Характерная триада симптомов, которые обычно возникают при сужении площади аорты до 1 см 2 : 1) одышка, вначале при физической нагрузке, а затем и в состоянии покоя, 2) ангинозная боль, 3) головокружение и потери сознания. Все они являются относительно поздними симптомами и свидетельствуют о развитии декомпенсации порока и неблагоприятный прогноз.
1. Одышка обусловлена увеличением давления в легочных капиллярах, отображающий повышенный конечно-диастолическое давление в левом желудочке вследствие его дисфункции - сначала диастолической, а затем и систолической. Изредка заболевание начинается с приступа сердечной астмы или отека легких при значительной физической нагрузки. В поздней стадии присоединяются симптомы правожелудочковой недостаточности.
2. Ангинозная боль появляется несколько позже вследствие несоответствия между повышенной потребностью миокарда в кислороде и уменьшением его поставки при неизмененных коронарных сосудах и в связи с развитием сопутствующего коронарного атеросклероза. Стенокардия отмечается в 50-70% больных, сначала при физической нагрузке, а затем и в состоянии покоя.
3. Головокружение и обморочные возникают чаще во время физического напряжения и могут сочетаться с ангинозной болью. В их основе лежит острая ишемия мозга вследствие снижения AT при рефлекторной дилатации сосудов работающих мышц в условиях невозможности увеличения МОС, причиной чего чаще всего является нарушение сердечного ритма.
В клинических признаков порока относятся также повышенная утомляемость и слабость как признаки снижения МОС.
Во время объективного исследования изменения кожи в виде выраженного побледнение и акроцианоз выявляют лишь в очень поздних стадиях заболевания. Характерно медленное, малый и платообразный артериальный пульс (pulsus tardus, parvus et longus), которого, однако, может не быть у людей пожилого возраста с сопутствующей изолированной систолической артериальной гипертензией. Отмечается склонность к брадикардии, способствует улучшению диастолического наполнения левого желудочка, и артериальной гипотензии. При снижении ударного объема сердца пульсовое AT уменьшается. Однако даже в случае выраженного аортального стеноза изредка повышается систолическое AT вследствие сопутствующей артериальной гипертензии или недостаточности аортального клапана. Набухание шейных вен, гепатомегалия и периферические отеки развиваются в терминальной стадии - в случае присоединения правожелудочковой недостаточности.
При пальпации определяется высокий, резистентный верхушечный толчок, медленно поднимается, при декомпенсации он смещается влево и вниз. В положении больного лежа на левом боку ему может предшествовать толчок левого предсердия, образующийся в случае усиленного сокращения его для изгнания крови в поддающийся левый желудочек. В области основания сердца, яремной ямки и над сонными артериями определяется систолическое дрожание ("кошачье мурлыканье") с эпицентром во втором мижребровому промежутке справа у края грудины. Оно лучше всего определяется в положении больного сидя с наклоном туловища вперед при задержании дыхания на выдохе. В случае развития левожелудочковой недостаточности со снижением ударного объема сердца дрожь резкое ослабевает.
Важное диагностическое значение имеют данные аускультации сердца.
1. Систолический шум. Характерен для стеноза аорты систолический шум грубый и имеет эпицентр во втором мижреброном промежутке справа у края грудины. Он хорошо проводится кровотоком в область яремной ямки и на сонные артерии, а также к верхушке сердца. Шум имеет характерный оттенок скребки, и его лучше слышать в положении больного сидя с наклоном туловища вперед. На фонокардиограмме шум имеет ромбовидную форму, типичную для шума изгнания. Что позже этот шум достигает максимума, то выражены стеноз. Шум усиливается с увеличением ударного объема сердца в условиях физической нагрузки и в случае поднятия ног. С уменьшением ударного выброса и кровотока через аортальный клапан при развитии сердечной недостаточности он становится тихим и коротким.
2. Дополнительный тон изгнания крови в аорту в период систолы на момент максимального раскрытия аортального клапана через 0,04-0,06 с после I тона независимо от фаз дыхания. Его лучше слышать у левого края грудины. Определяется этот тон при сохраненной подвижности аортального клапана и исчезает в случае развития малоподвижности створок через кальциноз. Тон изгнания в аорту может определяться также у больных с врожденным двустворчатым клапаном без выраженного стеноза и при артериальной гипертензии.
3. Слияние Aj с Р 2 или, при резко выраженном стенозе, парадоксальное расщепление II тона (PjAj).
4. Ослабление \ вплоть до его исчезновения. Обусловлено малоподвижностью фиброзных и звапнених створок аортального клапана.
Диагностика
На ЭКГ выраженные признаки гипертрофии левого желудочка и его систолического перегрузки в виде депрессии сегмента ST и появления глубоких отрицательных зубцов Т в левых грудных отведениях, I и aVL. Гипертрофия межжелудочковой перегородки приводит к нарушению роста зубцов R в грудных отведениях, можно ошибочно расценить как признаки перенесенного крупноочагового инфаркта миокарда передней локализации. Изменения сегмента ST могут быть обусловлены также ишемией миокарда. При выраженной дистрофии миокарда и распространенном миокардиосклерозе наблюдается блокада левой ножки предсердно-желудочкового пучка или ее передневерхнего ветви.
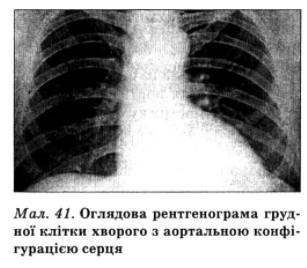
результате концентрического характера гипертрофии левого желудочка на протяжении многих лет размеры и форма сердца не изменяются, и при его рентгенографии можно наблюдаться лишь закругление верхушки за счет утолщения миокарда. При выраженном аортальном стенозе развивается постстенотичне расширение восходящей части аорты. У больных пожилого возраста в боковой и косой проекциях часто обнаруживают кальциноз аортального клапана. В поздних стадиях при декомпенсации порока левый желудочек расширяется и сердце приобретает характерную аортальной формы (рис. 41). Появляются признаки венозного застоя в легких, увеличение левого предсердия, легочной артерии и правых отделов сердца.
На сфигмограми определяется характерный замедленный подъем кривой артериального пульса с зазубренные-стью ее восходящей части в виде петушиного гребня.
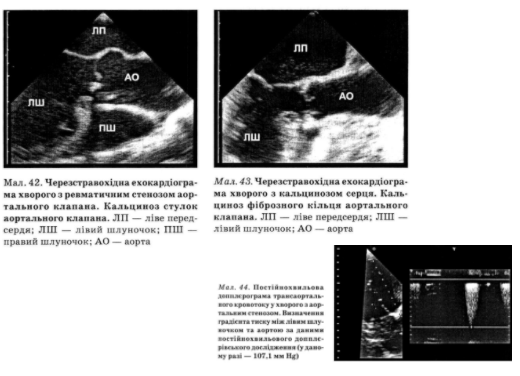
При эхокардиографии (рис. 42, 43) определяется выраженное увеличение толщины задней стенки левого желудочка и межжелудочковой перегородки. Характерные утолщение, уплотнение и уменьшение подвижности створок аортального клапана. Часто визуал-базируется его двостулковисть. В случае развития декомпенсации полость левого желудочка расширяется и фракция выброса уменьшается. Допплер-овский исследование позволяет измерить скорость кровотока через клапан и определить систолическое градиент давления и площадь отверстия клапана (рис. 44). Это исследование имеет важное значение для дифференциальной диагностики клапанного стеноза аорты и под-и надклапанный и обструктивной гипертрофической кардиомиопатии, а также для выявления сопутствующей аортальной регургитации.
Катетеризация сердца и ангиокардиография позволяют точнее, чем эхокардиография допплер, определить градиент систолического давления между левым желудочком и восходящей аортой, измерить конечно-диастолическое давление в левом желудочке как важный показатель его функции, уточнить локализацию пере ущерба для изгнания крови и диаметр восходящей аорты.
В настоящее время на основе диагностических возможностей эхокардиографии допплер катетеризацию сердца у больных со стенозом устья аорты выполняют преимущественно для проведения коронарографии у всех больных старше 40 лет с целью выявить и оценить выраженность сопутствующей ИБС. Эта информация необходима для решения вопроса о выполнении АКШ во время хирургического лечения порока.
Дифференциальная диагностика
В подростковом и юношеском возрасте у больных с бессимптомным течением стеноза аорты и систолическим шумом прежде всего следует проводить дифференциальную диагностику с клапанным стенозом устья легочной артерии и с "невинным" сосудистым шумом. У некоторых больных с митральной недостаточностью, особенно в случае разрыва хорды передней створки митрального клапана систолический шум хорошо проводится на основание сердца. Установить правильный диагноз помогают тщательная аускультация, рентгенологическое исследование и эхокардиография допплер.
Систолический шум изгнания в проекции аортального клапана вследствие его относительного стеноза через дилатацию аорты часто определяется при ате-росклерозному поражении аорты, системной артериальной гипертензии, сифилитическом аортите. Против органического стеноза аорты в подобных случаях свидетельствуют краткость шума, отсутствие дрожания, характерных для стеноза изменений II тона, пульса и признаков кальциноза клапана.
Значительные трудности для интерпретации составляет иногда систолический шум изгнания с эпицентром ближе к верхушке или в третьем-четвертом мижребрових промежутках слева у края грудины. Он может отмечаться при трех заболеваниях: обструктивной гипертрофической кардиомиопатии и реже - клапанном стенозе устья аорты и неревматического митральной недостаточности (разрыве СУХОЖИЛЬНОЙ хорды). Диагностические признаки представлены в табл. 23.
Диагноз клапанного стеноза аорты устанавливают на основании:
1) характерного систолического шума
2) выраженной гипертрофии левого желудочка на ЭКГ
3) фиброза и кальциноза аортального клапана и выраженной гипертрофии левого желудочка по данным эхокардиографии.
Таблица 23
Дифференциальная диагностика стеноза аорты

Он подтверждается в случае выявления с помощью эхокардиографии Доп-плера градиента систолического давления на аортальном клапане и катетеризации сердца.
При определении этиологии о ревматическое происхождение стеноза аорты могут свидетельствовать сопутствующая аортальная недостаточность и поражение митрального клапана.
Осложнения заболевания:
1. Внезапная сердечная смерть. Не менее 25% больных со стенозом устья аорты умирают внезапно. Как правило, это пациенты, у которых имеется выраженная недостаток. Среди бессимптомных больных частота внезапной смерти - 3-5%. В большинстве случаев внезапная смерть обусловлена фатальными желудочковыми аритмиями, возникновению которых способствуют ишемия и фиброз миокарда.
2. Острая и хроническая левожелудочковая недостаточность. Развивается в относительно поздней стадии заболевания и является важнейшим показанием к хирургическому лечению.
3. Инфаркт миокарда. Даже при неизмененных коронарных артерий длительная ишемия миокарда может привести субэндокардиальный инфаркт. При одновременном коронарном атеросклерозе может возникать инфаркт миокарда с зубцом Q.
4. Атриовентрикулярная блокада. Возникает сравнительно редко, но может быть причиной внезапной смерти.
5. Инфекционный эндокардит. Случается значительно реже, чем при недостаточности митрального клапана, - примерно в 2% больных.
6. Системные эмболии кусочками кальция из клапана. Наблюдаются нечасто. Может вызвать инсульт и нарушения зрения.
Течение
Стеноз устья аорты - порок сердца, лучше компенсируется и десятилетиями имеет бессимптомное течение, больные часто умирают в возрасте 60 лет. Дегенеративный стеноз устья аорты, обусловленный кальцинозною болезнью аортального клапана, прогрессирует быстрее, чем ревматический. После возникновения симптомов смерть наступает в течение 5 лет преимущественно от сердечной недостаточности.
Выделяют ревматический и неревматический стеноз устья аорты и следующих стадий:
I стадия - полной компенсации. Жалоб нет, недостаток проявляется только аускуль-тативно, а при эхокардиографии допплер - небольшим (в пределах 30 мм рт. Ст.) Градиентом систолического давления на аортальном клапане. Хирургическое лечение показано.
II стадия - скрытой сердечной недостаточности. Иногда больные жалуются на повышенную утомляемость, одышку при физической нагрузке, головокружение. Наряду с характерными Аускультативно данным наблюдаются рентгенологические и ЭКГ-признаки увеличения и гипертрофии левого желудочка. При эхокардиографии допплер - умеренный (до 50 мм рт. Ст.) Градиент систолического давления на аортальном клапане. Хирургическое лечение показано.
III стадия - относительной коронарной недостаточности. Жалобы на прогрессивный боль стенокардитических характера, одышку. Определяются существенное увеличение размеров сердца, преимущественно за счет левого желудочка, на ЭКГ - депрессия сегмента ST, отрицательные зубцы Т. При эхокардиографии допплер - градиент систолического давления выше 50 мм рт. ст. Хирургическое лечение показано.
IV стадия - выраженной левожелудочковой недостаточности. Характеризуется дальнейшим прогрессированием симптомов. Могут возникать головокружение и потери сознания. Периодически наблюдаются ортопноэ ночью, сердечная астма, увеличение печени. Рентгенологически - увеличение не только левого желудочка, но и других отделов сердца, а также застойные явления в легких. Часто - фибрилляция предсердий. При эхокардиографии допплер - ухудшение показателей сократительной функции левого желудочка, значительный градиент систолического давления на аортальном клапане, часто - кальциноз клапана. Постельный режим и медикаментозная терапия у некоторых больных могут привести к временному улучшению состояния. Вопрос о хирургическомлечения решается индивидуально, с учетом эффективности предоперационной медикаментозной терапии.
V стадия - терминальная. Характеризуется прогрессивной недостаточностью левого и правого желудочков. Резко выражены все субъективные и объективные признаки недостатки. Общее состояние очень тяжелое, медикаментозное лечение практически безуспешно. Хирургическое вмешательство не показано.
Лечение и прогноз
В случае бессимптомного и малосимптомного течении порока нужно систематическое клиническое наблюдение и обследование с помощью эхокардиографии допплер и других неинвазивных методов для своевременного выявления прогрессирования сужения отверстия и увеличение дисфункции левого желудочка. При значительном стенозе, даже в случае бессимптомного течения болезни необходимо исключить тяжелую физическую нагрузку в связи с повышенным риском внезапной смерти. Роль медикаментозной терапии в лечении стеноза аорты небольшая, потому что в легких случаях она нужна, а в тяжелых - неэффективна. Всем больным показана профилактика инфекционного эндокардита. Терапия симптоматическая. При сердечной недостаточности рекомендуют ограничение соли и мочегонные средства, а при наличии клинических признаков выраженной систолической дисфункции левого желудочка - сердечные гликозиды и периферийные вазодилататоры (нитраты и ингибиторы АПФ). Последние назначают с осторожностью, чтобы избежать снижения венозного притока и, как следствие, уменьшение МОС и синкопе. При стенокардии хороший эффект дают нитраты, Р-адреноблокаторы и блокаторы кальциевых каналов.
Как и при других пороках, единственным эффективным способом лечения является хирургический, который включает: 1) оперативную комиссуротомия с пережать аортой в условиях искусственного кровообращения, 2) чрезкожную баллонную аортальную вальвуло-пластика; 3) протезирование аортального клапана. Главным показанием является наличие симптомов при выраженном стенозе (градиент систолического давления на клапане более 50 мм рт. Ст. При нормальном МОС или ниже - при сердечной недостаточности). В бессимптомных больных операция показана при градиенте более 80 мм рт. ст. и /или площади отверстия менее 0,6 см 2 . Противопоказанием является тяжелая бивентрикулярна сердечная недостаточность. Пожилой возраст не рассматривается как противопоказание.
комиссуротомия и вальвулопластика является паллиативными операциями, которые можно выполнять только при отсутствии существенного кальциноза. Достигнуто клиническое и гемодинамическое улучшение обычно неустойчивое через рестеноза. Вопрос о выполнении обеих операций у каждого больного решают индивидуально, с учетом многих факторов. К открытой комисуротомии прибегают у больных молодого возраста с врожденной или ревматическим пороком, а к катетеризации - у больных с выраженным стенозом, обычно пожилого возраста, с выраженной сердечной недостаточностью или тяжелой экстракардиальных патологией, в ряде случаев эту процедуру применяют как "мостик" к протезированию аортального клапана.
У большинства больных с звапненим аортальным стенозом необходимо протезирование аортального клапана. Используют механические протезы - шаровые клапаны Старра-Эдвардса, низкопрофильные двустворчатые клапаны Сент-Джуда и дисковые клапаны. В отличие от механических аортальных клапанов гомо-и гетеропротезы не требуют непрерывной терапии непрямыми антикоагулянтами после операции, однако они относительно недолговечны. Структурная дегенерация биопротезов аортального клапана, при которой необходима их замена, наблюдается в среднем в 60% случаев через 15 лет после операции. Поэтому такие модели используют у больных пожилого возраста, у которых, к тому же, процессы разрушения биоклапанив протекают медленнее, чем у лиц молодого возраста. Хирургическая летальность зависит от возраста, выраженности сердечной недостаточности и потребности в сопутствующем АКШ. Она составляет в среднем 3%, а у больных старше 70 лет достигает 7-8%. В случае выявления во время коронарографии сопутствующей ИБС одновременное протезирование аортального клапана и АКШ дают хороший гемодинамический и клинический эффект.
Внезапная смерть больных с бессимптомным течением стеноза аорты наблюдается редко, поэтому такие больные, как правило, не подлежат хирургическому лечению. Неоперированных больные умирают в среднем через 4 - 5 лет после появления стенокардии, через 3 года после возникновения знепры-томнень, через 1,5 года - после появления симптомов сердечной недостаточности. Это существенно отличает стеноз устья аорты от митрального стеноза, при котором срок выживаемости после появления жалоб превышает 10 лет.
Отдаленные результаты хирургического лечения стеноза аорты по сравнению с протезированием клапанов по поводу всех других пороков сердца лучшие. 5-летняя выживаемость таких больных составляет около 80%, 10-летняя - 60-65%. Главные причины смерти - острая и хроническая сердечная недостаточность, инфаркт миокарда, а также внезапная смерть вследствие фибрилляции желудочков и тромбоэмболии. После протезирования аортального клапана риск тромбоэмболий, преимущественно сосудов головного мозга, ниже, чем у больных с протезированными митральным клапаном, так как в большинстве из них сохранен синусовый ритм. Развитие осложнений связан с механическими протезами, поэтому всем таким больным требуется терапия непрямыми антикоагулянтами (варфарином и др.). С поддержанием международного нормализационного отношения (МНО) в пределах 2,5-3,5.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.